- Категория: статии
Възпаление на простатата - простатит (Prostatitis) 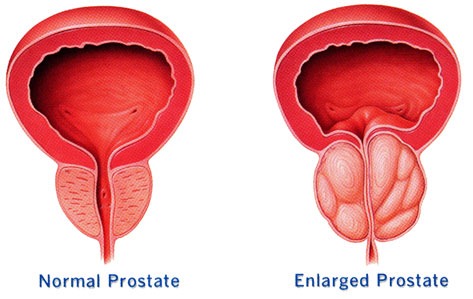
Простатитът представлява възпаление на простатната жлеза, която се разполага непосредствено под пикочния мехур при мъжете и има размер на орех. Среща се при мъже от всички възрасти, но по-често между 30 и 50 години.
В зависимост от причината, довела до възпаление на простатата се различават два основни вида простатит: бактериален и небактериален.
Бактериален простатит – остър и хроничен
Най-честите причинители на бактериален простатит са типичните уропатогени: Ешерихия коли, Псевдомонас аеругиноза, Протеус, Клебсиела и др. Гонококите и туберкулозните микобактерии причиняват специфичен простатит. Възможни са и други причинители на простатит – хламидия, микоплазма, уреаплазма.
Инфекциозният агент най-често прониква в простатната жлеза през уретрата, а по-рядко чрез кръвта или по лимфен път. Възпалителният процес много често обхваща освен простатата и семенните мехурчета и задната уретра.
При остър бактериален простатит възпалението на простатната жлеза се развива внезапно. Най-характерните симптоми са: повишаване на температурата с втрисане, болка в перинеума, която се разпространява към пениса и се засилва при дефекация, уринирането е болезнено и затруднено.
Острият бактериален простатит трявба да се лекува своевременно. В противен случай могат да възникнат усложнения – абсцес на простатата, сепсис при тежки форми. При неефективно лечение процесът може да хронифицира.
Фактори, които благоприятстват хронифицирането на процеса са: заболявания, при които се затруднява оттичането на урината (камъни, стриктури), прекарани инфекции на пикочните пътища, запек, продължително стоене седнал и др.
Хроничният бактериален простатит може да бъде последица на остър простатит или да се дължи на повтарящи се уроинфекции.
Симптомите при хроничен бактериален простатит могат да бъдат много различни. Най-често болните се оплакват от: тежест в областта на перинеума, често уриниране, парене и болка при уриниране, отделяне от уретрата на простатен секрет, еректилна дисфункция и др.
Небактериален простатит
Хроничният небактериален простатит, наричан още хроничен тазов болеви синдром е най-честата форма на простатит. Отличава се с това, че причината за възникването му е неясна. При микробиологично изследване на урина и простатен секрет не се установява бактериален причинител. При част от пациентите се откриват признаци на възпаление, като например повишени левкоцити в простатния секрет, докато при останалите са налице само субективни оплаквания – простатодения.
Основният симптом при небактериален простатит е дискомфорт или болка в перинеума, която продължава повече от 3 месеца. Оплакванията могат да изчезват и да се появяват отново. Стресът често обостря симптомите при хроничен небактериален простатит.
Асимптоматичен възпалителен простатит
При тази форма на простатит пациентите нямат симптоми, но имат признаци на възпаление на простатната жлеза, които се установяват при изследване на простатен секрет или при биопсия на простатата. Асимптоматичният възпалителен простатит не изисква лечение.
Фактори, предразполагащи развитието на простатит
- Сексуалните контакти без предпазни средства (включително и аноректалните сношения) са една от основните причини за разпространението на заболяването сред младите мъже в полово активна възраст.
- По-високата честота на това заболяване е свързана с начина на живот, който мъжете водят – дълго време, прекарано зад волана, което е нефизиологична за организма поза; обездвижване; нездравословни хранителни навици.
- Предразполагащи фактори са стеснения и аномалии на уретрата, травми по простатата, особено такива, причинени от следоперативно инфектиране.
- Много често използването на катетър е свързано с наличието на бактерии в пикочния мехур, които лесно могат да нахлуят и в простатата.
Усложнения при нелекуван простатит
Значимостта на заболяването се определя от последиците, даващи значителни психологически и социални проблеми при мъжете. В много случаи, след прекарани възпалителни заболявания на простатата може да се стигне до инфертилитет (безплодие) и еректилна дисфункция (импотентност). Други усложнения могат да бъдат:
- Хронифициране на простатита, което значително да усложни лечението;
- Инфекцията може да се предаде по съседство и да се инфектират и други органи– уретра, пикочен мехур, бъбреци;
- Възпаление на епидидима – навита тръбичка, разположена на задната част на тестиса (епидидимит);
- Абсцес на простатата (изпълнена с гной кухина в простатата)
Лечение на простатит
Много често лечението на простатита е затруднено. От една страна, невинаги може да се изолира и определи точният причинител, а от друга – възможно е наличие на друга инфекция в организма, която да е първоизточник. Често, подобна инфекция въобще не се търси и диагностицира. Най-често, класическата медицина предписва антибиотици. Особена трудност е, че не всички медикаменти имат добра проникваща способност в простатата, поради наличието на кръвно-простатна бариера, която възпрепятства навлизането на някои вещества и лекарствени препарати. Тази бариера, подобна на други в организма, всъщност е механизъм, намаляващ токсичното натоварване на органа, което неимоверно би следвало от агресивните антибиотични препарати. Това обяснява и известната трудност при намиране на подходящото лечение за простатита. За щастие, билковите растения не срещат подобни препятствия.
Съвети и препоръки, облекчаващи състоянието на простатит
- Избягвайте физически натоварвания, особено при пълен мехур. Леките упражнения са полезни за простатата, защото раздвижват кръвта в областта на кръста. Не допускайте продължителното обездвижване.
- Избягвайте отлагане на уринирането.
- Следете за редовното си освобождаване на червата. Запекът би могъл да изостри негативните симптоми.
- Намалете приема на наситени мастни киселини.
- Преустановете тютюнопушенето и приема на алкохол. Алкохолът води до недостик на цинк в организма.
- Наблягайте на бобови растения, ядки и семена.
- Пийте повече вода.
- Вегетарианската диета намалява приема на изкуствени хормони, с които хранят животните, което би намалило риска от ДПХ.
- По последни проучвания антиоксидантите пряко възпрепятстват нарастването на простатаната тъкан. Обогатете менюто си с достатъчно селен, цинк, витамини C, A и E. Яжте повече плодове и зеленчуци.
- Освободете се от излишното тегло. Излишните мастни тъкани могат да нарушат хормоналното равновесие в организма.
- Фибрите, на които са богати зеленчуците, плодовете и пълнозърнестите храни, остават неразтворени в храносмилателните пътища и по този начин поемат излишните хормони, отделяни в жлъчката. Така те по-лесно излизат навън през червата и не се реабсорбират, нарушавайки хормоналното равновесие.
- Правете контрастен душ, който подобрява кръвообращението.
Билкови рецепти при възпаление на простатата
- Категория: статии
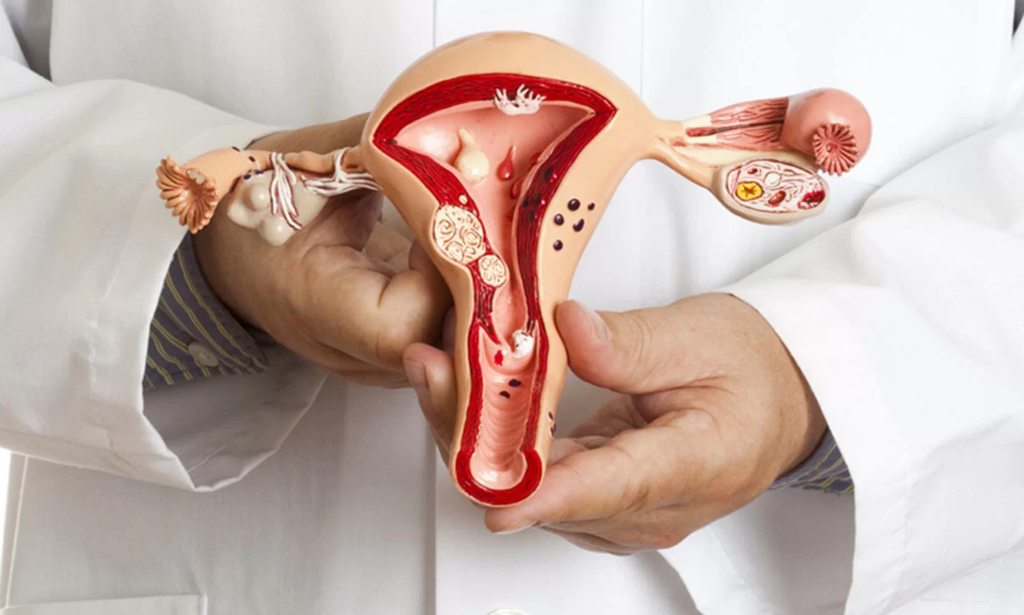
Възпаление на лигавицата на пикочния мехур – цистит
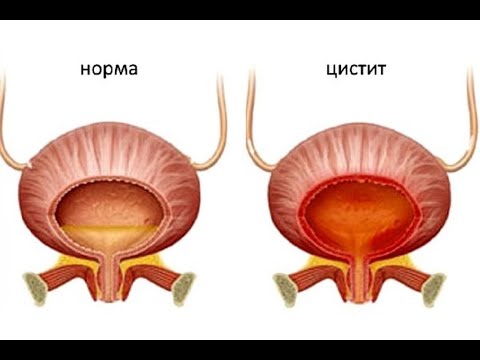
С термина цистит се обозначава възпалението на пикочния мехур и по-точно неговата лигавица. Това е най-разпространеното урологично заболяване сред жените. Циститът може да се срещне във всички възрастови групи - от детска до старческа възраст. Между 20 до 40 на сто от жените ще получат симптоми на възпаление на пикочния мехур поне веднъж през живота си. Циститът е заболяване, което е доста разпространено, особено сред жените. Женският пол страда от възпаление на пикочните пътища 3 пъти по-често от мъжкия. Това се дължи на анатомичните особеностите на пикочния канал (уретрата) при жените, който е по-широк и по-къс. В повечето случаи причината за цистита е инфекция на пикочните пътища. Тя се развива, когато бактериите навлизат в пикочния мехур и започват да се размножават. Това може да се случи и с естествено срещащи се бактерии в тялото при нарушен баланс. Тези бактерии водят до инфекция и причиняват възпаление. По-рядко циститът може да се появи като реакция при лъчева терапия, лекарства или потенциални дразнители, като дамски хигиенни продукти и продължителна употреба на катетър.
За едни пациенти циститът може да бъде просто краткотрайна неприятност, която отшумява за 5-7 дни. Това са случаите, когато той протича остро. Ако обаче той не се лекува или пациента има друго заболяване, на фона на което да се развие хроничен цистит, то тогава се стига до почти непрекъснат дискомфорт и става сериозен здравен проблем. Възпалението на пикочния мехур, което възниква като усложнение на базата на друго заболяване, се нарича вторичен цистит. Той протича в продължение на месеци, обикновено до излекуване на основното заболяване, довело до появата му. Обичайното лечение на бактериален цистит се провежда с антибиотици. Лечението на други видове цистит зависи от основната причина.
Видове цистит (възпаление на лигавицата на пикочния мехур) според причината за появата му.
Инфекциозен цистит
Инфекция е най-честата причина за развитие на възпаление на пикочния мехур.
Бактериален цистит - този вид цистит е често срещан и се появява при навлизане на бактерии в пикочния мехур. Също така може да се развие, когато се появи дисбаланс на нормално растящите бактерии в тялото. Повечето случаи на бактериален цистит са причинени от вид бактерии Escherichia coli (E. coli).
Бактериални инфекции на пикочния мехур могат да се появят при жени в резултат на полов акт. Но дори сексуално неактивните момичета и жени са податливи на инфекции на долните пикочни пътища, тъй като женската генитална област често се населява от бактерии, които могат да причинят цистит.
Важно е да се лекува инфекцията на пикочния мехур. Ако инфекцията се разпространи към бъбреците, може да се превърне в сериозен здравословен проблем.
Неинфекциозен цистит
Въпреки че най-често възпалението на пикочния мехур се причинява от инфекция с бактерии, неинфекциозни фактори също могат да бъдат причина за цистит:
Интерстициален цистит - наричан още синдром на болезнения пикочен мехур, най-често се среща при жени. Причината за развитието на този вид цистит не е изяснена.
Индуциран от лекарство цистит - някои медикаменти могат да предизвикат възпаление на пикочния мехур.
Радиационен цистит - лъчетерапия в тазовата област може да причини цистит. Радиационното лечение убива раковите клетки, но също така може да причини увреждане на здрави клетки и тъкани.
Цистит, причинен от чуждо тяло - постоянната употреба на катетър може да увеличи риска от бактериална инфекция и да увреди тъканите в пикочните пътища. Както бактериите, така и увредените тъкани могат да причинят възпаление.
Химичен цистит - определени хигиенни и контрацептивни продукти могат да възпалят пикочния мехур, например дамски хигиенни спрейове, спермицидни препарати, диафрагма със спермицид, химични вещества от пяна за вана.
Цистит, свързан с други състояния - в някои случаи циститът може да се развие като усложнение на други медицински състояния, като камъни в бъбреците, диабет, хиперплазия на простатата, гръбначни травми, инфекция с ХИВ.
Има много възможни причини за цистит. Повечето са инфекциозни и по-голямата част от тези случаи произтичат от възходяща инфекция. Нормално в пикочния мехур липсва бактериална флора. Бактериите навлизат от външните пикочно-полови структури. Най-често циститът се предизвиква от чревни бактерии, който попадат в него през пикочния канал (уретрата).
По отношение на специфични бактерии, E. coli (Escherichia coli) е най-честият микроорганизъм, отговорен за инфекция на пикочния мехур или цистит. Стафилококи (от кожата) и други бактерии в червата (Proteus, Klebsiella, Enterococcus) могат също да причинят цистит и други форми на уринарни инфекции.
Рядко гъбичките могат да причинят инфекции на пикочния мехур. Кандида е най-разпространената гъбичка, предизвикваща цистит. Кандидозните инфекции на пикочния мехур и пикочните пътища са много по-рядко срещани от бактериалните инфекции.
Вируси могат да причинят в редки случаи инфекции на пикочния мехур. Вирусният цистит може да се появи при индивиди с компрометирана имунна система.
Циститът невинаги се дължи на инфекция. По-рядко може да бъде вследствие на прием на определени лекарства, лъчетерапия или употреба на потенциални дразнители, като женски хигиенни спрейове, спермицидни желета или продължителна употреба на катетър. Циститът може да се появи и като усложнение на друго заболяване.
Циститът се среща по-често при жените поради по-късата уретра. Освен това отворът на уретрата на жената е по-близо до ануса, отколкото при мъжа, така че има по-висок риск от навлизане на чревни бактерии в уретрата. Въпреки това, и жените, и мъжете са изложени на риск от това състояние.
Факторите, които повишават риска от цистит при жени, са:
Сексуална активност - половият акт може да доведе до навлизане на бактерии в уретрата
Бременност - хормоналните промени по време на бременност могат да увеличат риска от инфекция на пикочния мехур
Диафрагми със спермицид - употребата на определени видове контрацептивни методи увеличава риска от инфекции на пикочните пътища. Има по-висока честота на цистит сред жени, които използват диафрагма със спермициди, в сравнение със сексуално активни жени, които не използват такава.
Тампони по време на менструация - при поставяне на тампона има малък риск от навлизане на бактерии през уретрата
Иритативни продукти за лична хигиена - употребата на продукти с добавени аромати или вещества, които могат да раздразнят гениталната област, увеличава риска от цистит
Менопауза - променените нива на хормони при жени в менопауза често са свързани с инфекции на уринарния тракт. Нивата на естроген се понижават и лигавицата на уретрата на жената става по-тънка. Изтъняването на лигавицата носи по-голям риск от поява на инфекция и увреждане. След менопаузата този риск се увеличава. Освен това по време на менопаузата жените произвеждат по-малко вагинална секреция. Тази слуз обикновено действа като защитна бариера срещу бактерии.
Мъжете могат да бъдат изложени на по-висок риск от цистит поради задържане на урина в пикочния мехур вследствие на увеличена простата. При мъжете без предразполагащи здравословни проблеми циститът е рядко срещано състояние.
Симптомите при цистит могат да включват:
Чести позиви за уриниране
Желание за уриниране след изпразване на пикочния мехур
Болезнено уриниране
Мътна или с неприятна силна миризма урина
Усещане за парене при уриниране
Кръв в урината
Тазова болка
Усещания за натиск в тазовата област (или пълнота на пикочния мехур)
Леко повишена телесна температура (когато е налице инфекция на уринарния тракт)
Болка по време на полов акт
Спазми в корема или гърба
Лечението при цистит зависи от причината за появата му.
Основната терапия при най-честия вид цистит - бактериален, са антибиотиците. Подходящият антибиотик и продължителността на прием се определят от лекуващия лекар въз основа на симптоматиката и причинителя на инфекцията, както и от индивидуалните особености на пациента.
Аналгетици и противовъзпалителни средства спомагат за облекчаване на дискомфорта и болката и намаляване на възпалението. Добавки на растителна основа също могат да се включат като допълнително средство към основната терапия.
Без проведено лечение възпалението на пикочния мехур може да доведе до по-сериозно състояние. Усложненията могат да включват:
Бъбречна инфекция - нелекуван инфекциозен цистит може да доведе до инфекция на бъбреците - пиелонефрит. Това рядко усложнени може да причини трайно увреждане на бъбречните функции.
Кръв в урината - възможно е при цистит да има кръвни клетки в урината, като това обикновено изчезва с лечението. Ако след проведената терапия все още има наличие на кръвни клетки в урината, лекарят може да насочи към специалист, който да определи причината.
Рецидивиращ цистит - представлява чести повторни появи на инфекцията на пикочния мехур. Понякога това състояние е трудно за лечение. В такива случаи е от важно значение профилактиката на цистита.
Превенция.
Пийте много течности, особено вода.
Уринирайте често. Ако усетите желание за уриниране, не отлагайте използването на тоалетната.
След дефекация се почиствайте чрез избърсване в посока отпред назад. Това предотвратява разпространението на бактерии от аналната област във влагалището и уретрата.
Вземайте душове, а не вани.
От важно значение е ежедневната хигиена. При измиване не използвайте иритативни ароматизирани хигиенни средства.
Избягвайте употребата на интимни спрейове. Тези продукти могат да раздразнят уретрата и съответно пикочния мехур.
Носете памучно бельо. Избягвайте плътното бельо и тесни панталони.
Използвайте лубрикант по време на полов акт. Ако страдате от вагинална сухота, използвайте лубрикант по време на сексуален контакт.
- Категория: статии

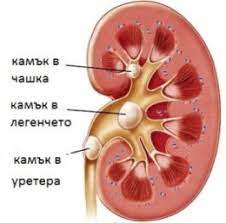
Камъните в бъбреците са парчета твърд материал, който се образува, когато минералите в урината станат много концентрирани. Малките камъни често преминават през тялото с лек дискомфорт, но големите, могат да бъдат много болезнени и дори да запушат уринарния тракт. Обикновено, камъкът в бъбрека започва като малък материал, подобен на кристал, и постепенно се надгражда в по-голяма солидна маса. Урината обикновено съдържа химикали, които предпазват от образуването на кристали. В случай, че кристалите останат достатъчно малки, те могат да преминат през уринарния тракт и да излязат от тялото, без да бъдат забелязани. Въпреки това, когато кристалите се комбинират и образуват бъбречен камък, той може да залепне за обвивквата на бъбрека или да се установи в област, където урината не може да го изведе от тялото. Това е третото най-често срещано заболяване в урологията, след инфекцията на уринарния тракт и болестта на простата.
Има два основни фактора, които водят до камъни в бъбреците – или ниско съдържание на течност в урината с прекомерно количество твърди отпадъчни продукти, или недостиг на вещества в урината, които предотвратяват образуването на камъни. Тези състояния могат да причинят преминаването на кристали в урината.
Камъните в бъбреците не се причиняват от една причина, а се появяват като следствие от редица фактори. Обикновено метаболитните фактори и тези свързани с околната среда оказват най-голямо влияние. Факторите, които играят роля, включват наследственост, пол, възраст, георграфско положение, климат и професия.
- Наследственост: най-малко 25% от случаите имат фамилна обремененост за това заболяване.
- Пол: Камъните се появяват 3 пъти по-често при мъжете, отколкото при жените. Причината е по-високото количество на защитната цитратна субстанция на хормона естроген в женската урина, комбинирано с по-ниските нива на оксалат, който допринася за образуването на камъни. Тестостеронът при мъжете подсилва произвеждането на оксалати в черния дроб.
- Възраст: Заболяването е най-често срещано в възрастта между 25 и 50 години. Симптомите обикновено започват през 20-те години на човек. Между 1 и 5% от случаите се срещат при деца.
- Географско положение: Заболяването се среща по-често в планинските, пустинните и тропическите райони.
- Климат: Рискът е повишен при горещ климат. Прекомерното изпотяване без достатъчен прием на течности повишава риска от камъни. Следователно, рискът нараства през лятото. Излагането на слънце и повишеният синтез на витамин D повишават количеството на калций в кръвта.
- Професия: Разпространението на камъни нараства при хора, които работят в горещи условия. Например, селскостопански работници. Служители, които работят в седнало положение и хората, приковани на легло имат повишен риск.
Намаленият прием на течности увеличава риска от камъни в бъбреците. Няма конкретно определено количесто, което предотвратява заболяването. Сезонът (в летните месеци се наблюдава покачване на случаите на заболяването), прекомерното изпотяване и метаболитното състояние представляват индикация. Препоръчва се винаги да имате кана с вода под ръка. Например, ако човек увеличи консумацията си на вода от 1000 на 1500 мл, неговият риск от камъни в бъбреците се намалява с 80%.
Диета: Повишена консумация на захар или въглехидрати увеличава нивата на калций в урината. Пикочната киселина при диети с висок животински протеин може да повиши случаите на камъни в бъбреците. Прекомерната употреба на алкохол причинява повишени нива на калций в урината и намалено изпускане на защитна цитратна субстанция в урината, което пък увеличава риска от появата на камъни в бъбреците.
Билкови рецепти при камъни в бъбреците .
- Категория: статии

Възпалението на бъбречното легенче е доста широко разпространен проблем, при който в областта на бъбречното легенче се развива възпаление, в преобладаващия брой случаи с бактериална природа. Това заболяване рядко протича изолирано. Съчетава се с възпалително увреждане на други бъбречни структури, например, на паренхима. Редица учени разглеждат пиелита като начален стадий на пиелонефрит, но това не е изцяло правила гледна точка. Тази патология не се съпровожда с каквито и да е специфични проявления и се състои в болков синдром, проблеми с уринирането и т.н. Обикновено при правилно назначена антибиотична терапия напълно се отстранява съществуващото възпаление. Затова и пиелитът е с благоприятна прогноза. Да се каже точно колко често се среща това заболяване сред населението е невъзможно. Това е свързано с факта, че възпалението рядко протича изолирано. Установено е, че патологичният процес най-често се открива при жени, което се обяснява с анатомичните особености на тяхната отделителна система, създаваща благоприятни условия за проникване на бактериална флора. Що се отнася до мъжете, при тях пикът на заболеваемостта се пада на възраст над 65 години. В преобладаващия брой случаи при силния пол тази болест може да се развие след хирургична интервенция на органите на отделителната система.
Усложнения при възпаление на бъбречното легенче
Въпреки че възпалението на бъбречното легенче добре се поддава на лечение, е възможно да доведе до редица усложнения. Например, разпространение на възпалението към бъбречния паренхим. Тази патология може да стане и причина за абсцес или за пионефроза. Сам по себе си пиелитът не води до изразено нарушение на функционалната активност на бъбреците. Ако обаче се съпътства от някакви други заболявания, рискът от възникване на бъбречна недостатъчност се увеличава. Развитието на тази болест най-често е обусловено от въздействие на отделителната система на бактериална флора.
В повече от 70% от случаите провокатор на болестта е ешерихия коли. Клебсиели, протозои и много други микроорганизми също могат да са причина за възникване на този патологичен процес.
Симптоми, характерни за възпаление на бъбречното легенче
Клиничната картина при пиелит включва общ интоксикационен синдром, болка и проблеми при уриниране. Първоначално възникват симптоми като повишение на телесната температура до фебрилни и субфебрилни стойности, слабост и неразположение, обилно изпотяване и т.н. При малките деца общият интоксикационен синдром може да много по-изразен. Характерен симптом е болка, локализираща се в кръста. Ако възпалителният процес засегне само единия бъбрек, болков синдром може да възникне само от едната страна. Болката най-често е с различна интензивност, в зависимост от индивидуалните особености. Допълнително присъстват оплаквания за периодично възникващо гадене и проблеми при изхождане. Задължително се наблюдават симптоми като повишаване на честотата на уриниране, дискомфорт и болезненост при този процес. А също и намаляване на обема на урината, която е най-често мътна и с неприятна миризма. Основен предразполагащ фактор за развитие на това възпаление е нарушаване на отока на урина от съществуващите отдалечени инфекциозни огнища. Камъните, разположени в различни отдели на пикочно-половата система, тумори, оказващи натиск на пикочните пътища – всичко това може да способства за развитие на обструкции. Още един важен момент са различните травмиращи въздействия, например, при проведени медицински манипулации. Съществуващи хронични възпалителни огнища в органите на пикочно-половата система също могат да способстват за формиране на пиелит.
Билкови рецепти при възпаление на бъбречното легенче
- Категория: статии
Как да приготвяме лекарства от билките

Лекарствата от билките се приготвят обикновено като те или се варят (отвара), или се запарват (запарка), тъй като естественият им вид не представлява подходяща форма, в която могат да се употребяват за лечебна цел. За приготвянето на отварите и запарките билките трябва предварително да се наситнят. За тази цел листата, цветовете и стръковете се нарязват на частици не по-големи от 5 мм, стъблата, корените, коренищата – не по-големи от 3 мм, а плодовете и семената – 0,5 мм.
Приготвяне на отвара (decocta). Надробената билка се насипва в предварително нагрявана в продължение на 15 мин на кипяща водна баня инфундирка (порцеланова, емайлирана или от неръждаема стомана), залива сее с вода със стайна температура, след което инфундирката се затваря с капак и се оставя на кипяща водна баня в продължение на 30 мин. Изважда се, оставя се да изстине 10 мин и тогава отварата се прецежда. Отварите от билки, които съдържат танини (мечо грозде, дъбови кори, коренища, кървавиче) се прецеждат веднага след изваждане на инфундирката. (Когато количеството на билката не е посочено, от нея се взимат 10 гр, от които се получават 100 обемни частици запарка или отвара. Когато водата, в която се прави отварата, е от 1 до 3 л, инфундирката се държи във водната баня 70 мин.)

Приготвянее на запарка (infusa). Надробената билка се насипва в инфундирка и се залива с определеното количество вода със стайна температура. Затваря се с капак и се оставя в продължение на 15 мин в кипяща вече водна баня, като често се разбърква. След изтичането на това време се изважда и се оставя да изстива при стайна температура не по-малко от 45 мин. Когато запарката изстине напълно, тя се прецежда и сее добавя вода до предписаното количество. При приготвяне на запарка с 1 до 3 л вода времето за нагряването трябва да се удължи до 40 мин.
Прецеждането на отварите и на запарките обикновено се извършва през марля или памук, които се поставят във фуния, през която се прецеждат.
Запарки и отвари със силно действащи билки се приготвят по предписание, а при липса на указания се взма 1 тегловна част от билката за 400 мл отвара или запарка.
Запарки и отвари от мораво рогче, горицвета, момина сълза и дилянка (ВНИМАНИЕ СИЛНО ОТРОВНО) се приготвят в съотношение 1:30.
При приготвяне на отвари или запарки, съдържащи алкалоиди, се прибавя лимонена, винена или солна киселина (пресметната като хлороводород). Киселината се взима в тегло, равно на количеството на алкалоидите, съдържащи се в билката. При моравото рогче количеството на използваната солна киселина трябва да бъде 4 пъти по-голямо от количеството на алкалоидите, които се съдържат във взетото количество от билката. Освен с гореща вода извлек от лечебните растения може да се направи и със студена вода (infusa frigida paratum). Той сее приготвя, като предписаните билки се заливат с определено количество дестилирана или преварена чешмена вода (15 -18 градуса) и се оставят да киснат 4-12 часапри стайна температура, след което разтворът се прецежда.
В медицинската практика лекарствените растения се употребяват и под редица други форми. Такива са настойките, екстрактите, лапите и др.
Настойки (tincturae). Те представляват спиртни, спиртно-водни или спиртно-етерни извлеци от билки. Спиртът за извличане може да има различна концентрация. Настойките се приготвят чрез накисване, чрез изместване или разтваряне на екстракти. За извличането на силно действащи съставки съотношението между изходната билка и готовия продукт трябва да бъде 1:10, а при слабо действащи – 1:5.
Екстракти (extracta). Те представляват концентрирани извлеци от лекарствени растения и биват течни, гъсти – вискозни маси със съдържание на влага не повече от 25 процента, и сухи – ронливи маси със съдържание на влага не повече от 5 процента. За извличане се използва вода, спирт с различни концентрации, по-рядко етер и други, като понякога се прибавя киселина, някоя основа, глицерин, хлороформ и др. екстрахирането се извършва от фармацевти, като се спазват определени правила.
От лекарствените растения се правят и твърди лекарства, като глобули (за поставяне във влагалището) и супозитории (за поставяне в ануса). От стритите на прах растения може да се приготвят пилюли, таблетки, захарни ли шоколадов дражета или други видове хапчета.
Лекарствените растения, смесени с различни мазнини, восъци или смоли, се прилагат за външна употреба. Във фармацевтичната практика се приготвят други видове лекарства, като лекарствени оцети, медицински вина, емулсии, суспензии, пластири и др.
Всичко изложено дотук може да се извършва само от добре подготвени хора. В обикновената практика обаче често се употребяват отварите и запарките, които могат да се приготвят в домашна обстановка. При лекуването с билки отварите и запарките трябва да са винаги пресни, а в топло време да се пазят на студено и да не се приготвят в голямо количество.това особено важи за билки, съдържащи гликозиди, които трябва да се употребяват не по-късно от 24 часа след приготвянето им. При лекарствени форми от билки, съдържащи витамин С, изпиването трябва да стане веднага.

Страница 4 от 6